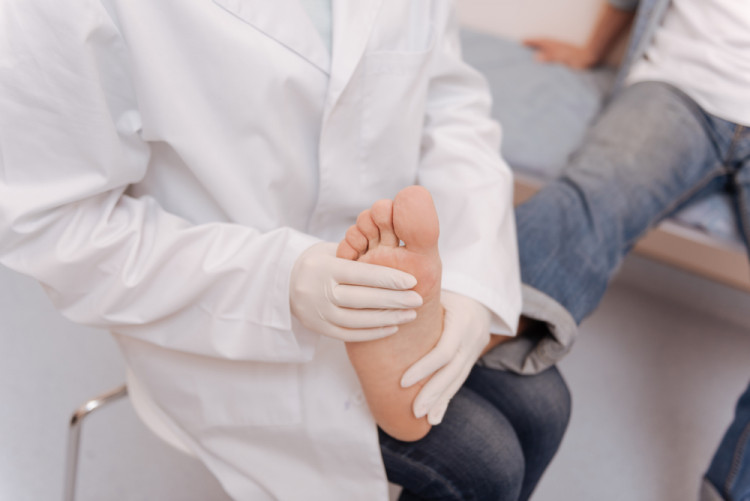
Д-р Иван Пидакев: Диабетното стъпало е най-тежкото усложнение на захарната болест
Краката и ходилата на диабетика трябва да бъдат като очите му
Д-р Иван Пидакев завършва медицина през 1995 г. в Медицински университет - Пловдив. От 1999 до 2003 г. специализира обща хирургия в “Пирогов”, а от 2004 г. придобива специалност.
През периода 2004 -2005 г. работи като спортен лекар в Националния отбор по свободна борба и в боксов клуб ЦСКА.
Сред основателите е на Българската асоциация по диабетно стъпало. От 2008 г. до началото на 2014 г. работи и специализира кардиохирургия в НКБ - София.
През 2014 г. започва работа като хирург в Медицински институт на МВР. От 2017 г. е докторант с тема на дисертационната работа “Комплексно лечение на диабетното стъпало”.
Диетолози изненадващо: Салатата "Цезар" е изключително вредна
Интересите му са насочени в областта на дерматологичната хирургия, дерматоонкологията, диабетното стъпало, колопроктологията и херниологията.
Има повече от 20 научни труда, от които над 15 публикувани статии в български и международни списания, редовен участник е на национални и международни форуми и конгреси по хирургия и дерматология.
- Д-р Пидакев, защо диабетното стъпало се смята за едно от най-тежките усложнения на диабета?
- Смята се за най-тежкото усложнение на диабета поради факта, че е голям шансът да се загуби крайникът при една диабетно-стъпална рана и оттам да се инвалидизира пациентът. Поради тези проблеми се приема за голям бич. Разбира се, ретинопатията и бъбречните заболявания също са чести, кръвоносните съдове на диабетиците страдат много, но диабетното стъпало е с най-голяма честота.
Диабетно болните развиват рани по стъпалото и оттам 70% от тях могат да стигнат до рецидиви. Повтарящите се рани водят до постепенно скъсяване при невропатното стъпало на части от стъпалото, като накрая може да се стигне и до неприятната загуба на крайника. За загуба на крайник говорим, когато имаме ампутация на ниво под или над коляното. Налага се да се правят и малки ампутации. Те са много по-чести при диабетиците - на пръсти, на инцизии, на стъпала и т.н. Но големият проблем са първите ампутации.
- По-често ли се случват тези ампутации в България в сравнение с другите страни?
- Може би са по-чести в сравнение със западните страни поради причината, че все още остават неразпознати, нямаме и центрове за диабетно стъпало. Болните късно стигат до нас и на практика, невинаги могат да бъдат изпратени за изследване на съдовете. И доста от колегите са изправени пред дилемата дали да изчакат с ампутацията, или да я направят, за да не стане нещо по-лошо и да изгубят живота на пациента - една напреднала инфекция може да доведе до сепсис. Ако не се направи ампутация навреме, може да се стигне до фатален изход.
Всъщност няма статистика и направени проучвания в България по отношение на това колко са ампутациите у нас при диабетно болните. Но според мен по принцип тя е с доста по-голяма вероятност да се извърши у нас.
5 храни, които стават опасни при повторно нагряване
- Каква е връзката между диабетното стъпало и полиневропатията?
- Връзката е пряка, тъй като повечето от диабетно-стъпалните улцерации са вследствие на диабетна невропатия. И по принцип е доста разпространена при диабетиците.
Липсата на чувствителност в стъпалата води до малки убождания и наранявания, които диабетно болните не разпознават и докато стигнат до нас, вече са развили големи флегмони по стъпалото.

Д-р Иван Пидакев
- Има ли различни видове диабетна невропатия?
- Диабетната невропатия може да бъде сензорна, моторна и автономна, като загубата на чувствителност е точно при сензорната. Това е чувствителността за натиск, болка и температура. Доста често имаме пациенти, които са получили нараняване, тъй като не усещат горещата вода например. Идват с мехури и доста често дори не си спомнят какво се е случило.
При моторната невропатия имаме слабост и атрофия при мускулите на стъпалото. Увреждат се структурите на самото стъпало и оттам се стига до деформации, уврежда се биомеханиката и де факто стъпалото вече става уязвимо.
Преди да сложите храната в хладилника, задължително първо направете това
- Под какви форми се проявява диабетното стъпало?
- Има три форми на диабетно стъпало - исхемично, невропатно и от смесен вид - когато имаме невропатия и засягане на съдовете. Тогава говорим за невро-исхемично диабетно стъпало. Тук по-скоро става въпрос за раните. Характеризираме ги като невропатични, исхемични и невро-исхемични, тъй като раните са формата на диабетното стъпало. Те всъщност са опасните. Не казвам, разбира се, че деформитетът вследствие на невропатията не е опасен, но там може да няма рана, а просто да е налице един деформитет и да не се стегне никога до ампутации и състояния, застрашаващи живота. Така че говорим основно за диабетно-стъпалните улцерации (язви).
- Само при напреднал диабет ли може да се развие диабетно стъпало или и в началото на заболяването?
- Диабетното стъпало по принцип се развива при напреднал диабет, при дългогодишна диабетна невропатия. Но имаме случаи, когато пациентите не знаят, че са диабетици
Диабетът им се открива в болничното заведение, след като попаднат при нас. Идват с рани по стъпалата и когато пуснем изследванията, излиза висока кръвна захар - оказва се, че пациентът е развил захарен диабет.
Така че не е правило това да е дългогодишен диабетът. Но по принцип колкото е по-дългогодишен диабетът, вероятността за тези неприятни усложнения е по-висока.
Никога не слагайте тези 5 храни в микровълновата!
- Какви са началните симптоми на диабетното стъпало? Обучени ли са у нас диабетиците да ги разпознават? Какво е вашето впечатление?
- В началото симптомите могат да не бъдат разпознати вследствие на това, че диабетиците нямат усет на стъпалата. Някои от тях имат и ретинопатия и не могат да видят добре, че има някакъв проблем със стъпалата им. И когато нямаме исхемия, а само диабетна невропатия, пациентите не изпитват болки и не търсят помощ. Понякога близките им може да забележат, че нещо с краката им не е добре - има мирис вследствие на някакъв секрет, който изтича от крака, подутини, зачервяване. И доста често именно те насочват вниманието на пациентите да се обърнат към лекар за преглед.
Докато, когато изцяло е исхемична генезата на тези язви, тогава пациентът има болка и ни търси по-рано за помощ. Болката дори може да бъде постоянна и да не се успокоява от никакви аналгетици. По принцип исхемичното стъпало е с по-лоша прогноза, но пациентите идват и ни търсят по-рано. А болните с изявена невропатия продължават да ходят, защото не усещат болката и си мислят, че всичко е наред, дори и да забележат, че кракът им е леко подут. Раната отдолу на стъпалото им води до разпространение на процеса в посока нагоре - към подбедрицата. Така че симптоматиката е различна, в зависимост от това дали е повече преобладаваща невропатия или исхемия на крайника.
- Какви методи включва съвременното комплексно лечение на диабетното стъпало? Какви грешки допускат пациентите най-често в това отношение?
- Една диабетна стъпална рана първо трябва да бъде инспектирана. Много често това, което се вижда на пръв поглед, не отразява тежестта на процеса. Т.е. трябва да се изследва раната, да се види дълбочината й. Затова правим изследване с метална стерилна сонда, за да видим колко дълбоко е достигнал процесът, тъй като дълбочината е тази, която е опасна. Ако е стигнала до костта, най-вероятно имаме засягане на костта и остиомиелит. Трябва да се включи веднага широкоспектърен антибиотик, да се вземе микробиологична проба и след няколко дни, когато тя излезе, да се види към какви антибиотици е чувствителен този патоген, който образува инфекцията.
Така че първо се прави хирургичен дебридман - т.е. отваря се лезията, така че да може да се дренира гнойта, която често е вътре в стъпалото, изчиства се и се изрязват некротичните тъкани. Това трябва да се направи в хирургично отделение. Много рядко може да се приложат тези действия само амбулаторно. Тъй като често трябва да се включи венозен антибиотик при един процес, който води до по-голяма дълбочина със засягане на става, на кости, на пръстите. При повърхностните лезии на стъпалото, особено с невропатичен произход, когато не са дълбоки, пак трябва да се включи този хирургичен дебридман - изрязване на ръбовете на раната. Там вече може пациентът да се лекува амбулаторно и да не се наложи прилагането на антибиотик. Но винаги трябва да имаме преценката на хирург, който да е запознат със спецификата на диабетното стъпало. За съжаление, не много от колегите ни имат опита и познанията, доста често и личните лекари подценяват тези състояния
Това води до забавяне и късно достигане на пациентите до специалистите. И оттам - по-лошите резултати в България, пак казвам - поради липсата на такива центрове за лечение на диабетно стъпало.
Дефицитът на витамин D носи риск от отключване на шизофрения

- Има ли шанс в близко бъдеще да се реши проблемът с центровете за лечение на диабетно стъпало?
- Всичко зависи от финансирането - ако има финансиране от държавни институции, няма да има проблем с намиране на специалисти, които да работят там. Аз също съм опитвал през годините да се преборя за създаването на центрове за диагностика и лечение на диабетното стъпало, имахме дори създадена Българска асоциация за лечение на диабетното стъпало. Аз бях един от организаторите й. Това беше преди повече от 15 години. Но не можа да просъществува.
Направихме опит в поликлинично звено да правим поне проследяване на диабетно болните и да ги насочваме, когато е необходимо, за болнично лечение. Но трудностите са големи и главно заради недоброто финансиране не можахме да реализираме на практика идеята за създаването на такива центрове, поне на този етап, в България. Да се надяваме, че ще се променят нещата.
5 храни, които стават опасни при повторно нагряване
- Специализирали сте вакуум асистирана терапия в лечението на трудно зарастващи рани. Какво представлява този метод и къде намира приложение?
- Прилагаме тази терапия с доста голям успех, особено при големи инцезионни рани. След като пациентът е постъпил при нас, спасили сме му крайника на етап отваряне на абсцесите, на флегмоните на стъпалото, тогава обаче се образуват много големи рани, и то по стъпалната повърхност, по тази, носеща тежестта. Вакуумът в този случай върши много добра работа, тъй като първо - не се налагат всекидневни превръзки, средата е стерилна, позволява изсмукване на секрета, стимулира се ангиогенезата - т.е. създаването на нови съдове, които да хранят областта и раната да се изпълни с гранулации на нивото на кожата.
След това вече може да се мисли дали да се прави пластична реконструкция със свободна кожна пластика. Взема се кожа от самия пациент, от корема или от бедрото, и се пришива на раната, която се е образувала. Така че вакуумът е наистина един от стълбовете на лечението на големите диабетно-стъпални рани и се използва с доста голям успех. Но не трябва да има тежка исхемия на крайника.
- С какви възможности за лечение разполагате, ако се установи, че пациентът има такава тежка исхемия на крайника?
- След като установим, че има засягане на съдовете, правим агиография и ангиопластика. Т.е. установяваме точно къде са стесненията. Правим и преценка какви неоперативни интервенции може да се приложат на тези стеснения на съдовете на долния крайник. В този случай избор е т.нар. балонна ангиопластика. Тя спестява голямата съдова операция, съдовата реконструкция или един байпас.
А когато постигнем добро кръвоснабдяване, тогава вече може отново да опитаме да приложим вакуум асистираното затваряне като метод.
- Какво е най-важното при избора на лечение?
- При лечението най-важно е да се разграничи дали има исхемия или невропатия при пациента. Това трябва да стане дори още в началото, когато пациентът отиде при личния си лекар. Не разпознатата исхемия води до много по-голяма честота от загуба на крайника.
- Как се установява дали пациентът има исхемия?
- Липсата на пулсации на стъпалните артерии, с характерните зачервявания, които се наблюдават по повърхността на стъпалото, както и болката трябва да насочат да се мисли за такъв проблем - за съдово засягане. По-често в практиката пациентите чуват: “Да, имаш рана”... и “Този пръст не може да се спаси”...
И човек отива в някакво здравно заведение, махат му пръста, без да проверят съдовия му статус. Минават месеци, раната не се затваря, тъй като няма хранене на кръвоносните съдове
Оттам хроничната инфекция започва да пълзи в посока към глезена и в края на краищата, може да се стигне до загуба на крайника.
И другият много важен момент е т.нар. ненатоварване на крайника, което трябва задължително да се съблюдава и да се извършва правилно.
- Какво означава това?
- Когато пациентът има рана на стъпалото и стъпва върху нея, тя почти никога няма да зарасне. Т.е. трябва да се направи така, че да няма натиск върху нея. В миналото са се използвали за тази цел различни средства като патерици, инвалидни колички и т.н. Модерните средства сега са да се използват специални терапевтични обувки и ботуши. Изрязва се подметката при тях, където е раната, за да няма досег с повърхност на обувката. И по този начин добрите обувки водят до намаляване на натиска в областта до 70-80%. Те са част от комплексното лечение. За съжаление, в България нямаме голям внос на такива средства, но се опитваме и правим контакти с водещи фирми за внос на качествени терапевтични обувки. Вярно е, че българският пациент изпитва големи трудности в това отношение в сравнение с тези на Запад, в добре развитите държави. Пациентите се насочват да си направят обувки по поръчка, но те не се изработват както трябва, а уж са по отливка, по крака на пациента. Но не са това, което трябва да бъдат.
- Кои са другите големи проблеми по отношение на диабетното стъпало, с които се сблъсквате както вие като специалист, така и пациентите?
- Проблемите са, първо - диагностични - неразпознаването и непознаването на спецификата на диабетното стъпало от лекари, от джипита, от хирурзи. И оттам, неправилно лечение.
Другият проблем е, че нямаме много лаборатории за ангиография и за извършване на ангиопластика. А те спестяват на съдовия хирург един байпас, който невинаги е успешен и след време може да се запуши. Така че и в тази област няма много специалисти. Изключваме София и другите големи градове, разбира се.
Много важна е и самооценката на пациента, като предотвратяване на по-сериозните усложнения. Краката и ходилата на диабетика трябва да бъдат като очите му. Т.е. постоянно, всекидневно да им прави оглед. Ако той не може да го направи, близките трябва да оглеждат, ако не всеки ден, то през ден ходилото му. Особено през летния сезон, когато хората ходят по чехли и джапанки навън. Получават наранявания, дори малки и невинни на пръв поглед, но те остават незабелязани и могат да причинят голям проблем.
Киснене на крайника - в никакъв случай!
“Йодасепт трябва да се използва само по предназначение, когато има инфекциозен процес. Т.е., когато раната е замърсена, като част от дезинфекцията, като превенция от по-нататъшни усложнения. Но само докато има такава инфекция на стъпалото. След това йодасептът става токсичен за гранулациите. Както той, така и кислородната вода водят до това раната да не може да се изпълни с гранулации.
Също така е важно диабетиците да знаят, че широко разпространеното киснене на крайника, когато има някаква рана или дори драскотина по него, в смрадлика или други разтвори крайно не се препоръчва от всички международни специалисти, и то от 20-30 години, тъй като инфектирането може да настъпи много по-бързо и по-лесно. Много често това дори се предписва от лекари, за съжаление.
Истината е, че една минута след такова накисване, всички бактерии от крака слизат долу в този разтвор и става една “супа” от микроби. Те проникват през раната, инфектират я допълнително. Това е много важно да се знае от пациентите и да не го правят, дори и да им е предписано от медицинско лице. Киснене на крайника - в никакъв случай!
В нашата болница, в Медицинския институт на МВР, е голям процентът на диабетно болните със стъпални язви, които лекуваме. И вече имаме доста добър натрупан опит. За съжаление, често не ни достигат и леглата за пациентите, които идват при нас. Но все пак имаме опита и можем да насочваме правилно във всеки случай какво трябва да се направи. Дори помагаме и с амбулаторни консултации. Разполагаме с екип от съдови хирурзи, специалисти по ангиография, които също са много важни в комплексното лечение на диабетното стъпало”, заяви д-р Пидакев.
Милена ВАСИЛЕВА
Харесайте zdrave.to и във Фейсбук, където ще намерите още много полезни и интересни четива за всеки!



Коментари