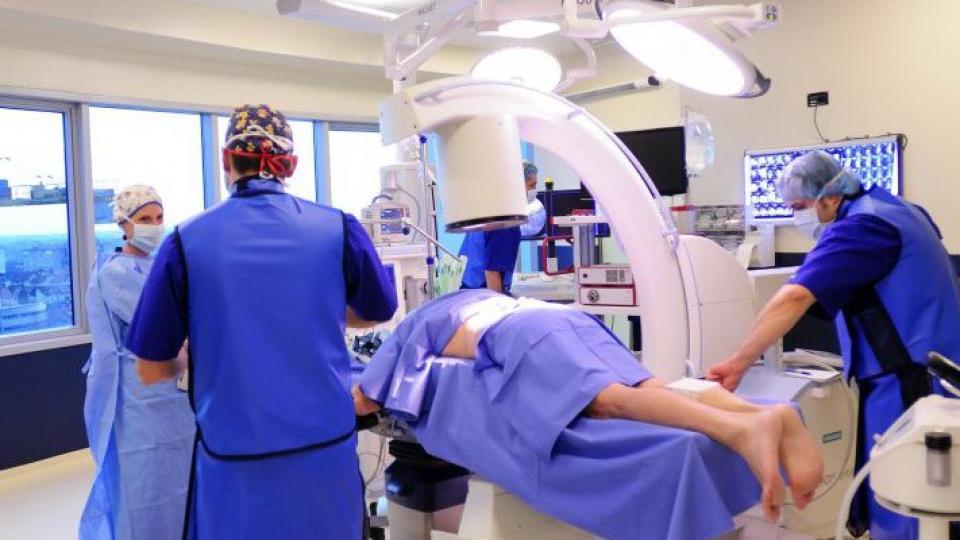
Днес ще говорим за най-съвременните, т.нар. перкутанни, безкръвни стабилизиращи операции на гръбначния стълб, каквито се извършват в Клиниката по неврохирургия на болница “Св. Марина” - Варна. Извършва ги екипът на един от най-добрите млади неврохирурзи - доц. д-р Явор Енчев. През 2011 г. той основава отделението по неврохирургия в тази болница, което постепенно се разраства в Клиника по неврохирургия. Доц. Енчев е ръководител на тази структура от основаването й през март 2011-а и досега. Преподава в Медицинския университет - Варна. От богатата професионална биография на специалиста ще споменем само няколко фрагмента - дипломира се с пълно отличие в Медицинския университет - София през 2000 г. и печели наградата “Златен Хипократ”, която му дава правото да специализира безплатно избрана от него специалност. Без колебание избира кариерата на неврохирург. Важен период от многобройните му специализации по света е петмесечен стаж в Хелзинки при един от най-големите специалисти по опериране на мозъчни аневризми - проф. Юха Хернесниеми от Финландия. Учи при проф. Хелмут Берталанфи в Германия хирургични техники за операция на съдови малформации. Ученик е на проф. Шизуо Ой - световен авторитет в детската неврохирургия.
- Доц. Енчев, за много наши читатели ще бъде полезно да научат повече за безкръвните стабилизиращи операции на гръбначния стълб, които вие и вашият екип извършвате. Разкажете накратко и ако може - достъпно за тях.
- Първо искам да поясня, че изразът “безкръвна операция” изразява доста идеализирана представа и не отговаря реално на действителността. Проникването под кожата или под лигавицата винаги е свързано с някаква кръвозагуба, това е неизбежно. Но така или иначе безкръвни операции са тези, при които се прави по-малък кожен или лигавичен разрез, дискретен или почти липсващ такъв - под формата на убождане. По-точното понятие е перкутанни оперативни интервенции. При тази съвременна методика се правят минимални разрези, както вече споменах, с минимално отлепване, т.е. освобождаване на мускулатурата. Което означава, че травмата по отношение на мускулите е минимална, дискретна, а възстановителният период съответно е значително по-кратък. Само за сравнение - при класическите операции се прави голям кожен разрез с широко освобождаване-отлепване на мускулатурата, която е фиксирана към гръбнака. Това, разбира се, е свързано с по-дълъг възстановителен период и съответно оплакванията на болните са за по-продължително време - те изпитват болка и дискомфорт в областта на оперативното поле, именно защото мускулатурата е била отлепена.
Възстановяването е много продължително,
дори има автори, които твърдят, че никога след такава операция не настъпва пълно възстановяване. При съвременната методика болните се изправят и започват да се раздвижват още на втория ден. Освен това процедурата е свързана и с по-малка кръвозагуба. Има хора, например с тежка анемия, за които кръвозагубата може да е значителен фактор, който да доведе до утежняване. Има още един недостатък при класическата операция - много по-голям риск от инфекция, която в такива случаи може да се окаже същинска катастрофа. Ако трябва да обобщя, предимствата при тази минимално инвазивна, перкутанна безкръвна операция са малките кожни разрези, ограничена дисекция на мускулатурата и слабото й травмиране, минимална кръвозагуба, силно намален риск от инфекциозни усложнения, по-кратък период на възстановяване и по-бързо завръщане на болния към ежедневните му задължения.
- В кои случаи е подходящо да се прилагат такива операции?
- Това е много важно да се знае от хората. По принцип ги прилагаме при повечето случаи на счупвания или патологични фрактури в отделите на гръбначния стълб. Обикновено обаче е най-удачно да се прилагат при хора, при които няма компресия на гръбначния мозък и при които не е необходима декомпресия. Ще се опитам да обясня - това са болни, които се нуждаят само от фиксиране на гръбнака след счупен или разрушен прешлен. Такива, при които няма притискане на нервни структури, няма притискане на гръбначен мозък и на нервни коренчета. Разбира се, такава безкръвна перкутанна операция може да се приложи и при болни с декомпресия - притискане. Но в случая ще бъде необходим допълнителен кожен разрез, чрез който да се осъществи друга оперативна процедура - например да се премахне туморът, който притиска, или да се отстрани този костен фрагмент, който е притиснал или гръбначния мозък, или някакъв нерв. Този допълнителен разрез обаче в такива случаи може да е капката, която да прелее. Искам да кажа, че и за хирурга, и за болния
трябва да се избере удобният оперативен метод
Т.е. стремежът към минимално инвазивна хирургична операция не трябва да повлияе на качеството на самата операция, не трябва да е водещо. Защото много често болните настояват за малък кожен разрез, но понякога това може да е свързано с компромиси от страна на хирурга като качество на операцията. На първо място е качеството, а целта на всяка операция е да се постигне комфорт на гръбначния мозък и на гръбначномозъчните нерви. Затова, ако тази минимално инвазивна операция застрашава това качество, тогава не трябва да се прибягва до нея. Както вече споменах, тя е най-подходяща за хора, които нямат компресии.
- Доц. Енчев, да поговорим за операцията, която най-често прилагате при остеопороза. Прочетох за някаква стабилизираща спирала.
- Това е разновидност на т.нар. вертебропластика. Вероятно повечето хора знаят, но ще припомня, че остеопорозата е изключително често заболяване в България, което за съжаление се открива и лекува едва в силно напредналите му стадии. Една огромна част от жените в нашата страна са застрашени от това заболяване, а профилактиката е слабо развита, да не кажа, че изцяло липсва. Лечението е много скъпо и на практика не се осъществява, затова са единични случаите, които се лекуват. Знаете, че
при остеопороза костта губи своята плътност
и се превръща в тебешир. Тази твърдост, на която трябва да се разчита за поддържането на гръбнака, я няма - костта е крехка, чуплива, липсва й плътност. И най-малкото усилие, дори понякога и без спомен за каквото и да е усилие, може да доведе до счупване на прешлена. Това от своя страна води до снижаване на гръбнака, изкривяване на гръбначния стълб, затрудняване на дихателната функция на белия дроб. От друга страна, може да е свързано с компресия на гръбначния мозък, както и на гръбначномозъчните нерви и да доведе до парализа, която силно нарушава качеството на живот. Освен всичко друго всяка остеопоротична фрактура е свързана със силни болки. Този болков синдром понякога е толкова силно изразен, че влошава качеството на живот на болните, прави невъзможна тяхната работоспособност. Сега за вертебропластиката - модерен метод за лечение, при който под рентгенов контрол и специална игла в тялото на прешлена се инжектира т.нар. вертеброцимент. Той уплътнява структурата на костта и не й позволява тя повече да се смачка, т.е циментира счупения прешлен. Всъщност спиралата представлява винт, който се навива в тялото на прешлена, след което той се раздува като спирала. Тази спирала допълнително придава плътност на прешлена. Единственият недостатък на тази методика е, че е скъпа, не се покрива от Здравната каса.
Яна БОЯДЖИЕВА
Горещи
Коментирай