Проф. Виолета Йотова, д.м.н., е специалист по педиатрия и детска ендокринология и метаболитни заболявания, ръководител на Направление „Педиатрия” в УМБАЛ „Св. Марина“ – Варна, преподавател в МУ – Варна и председател на Съюза на учените в морската столица. Преподавала е в Панафриканската програма по детска ендокринология (Найроби, Кения) и е канена като лектор в САЩ, Гърция, Словения, Румъния и др. Председател е на Комитета за клинична специализация на Европейското дружество по детска ендокринология и съпредседател на Работната група по образование и квалификация към Европейската референтна мрежа по редки ендокринни болести.
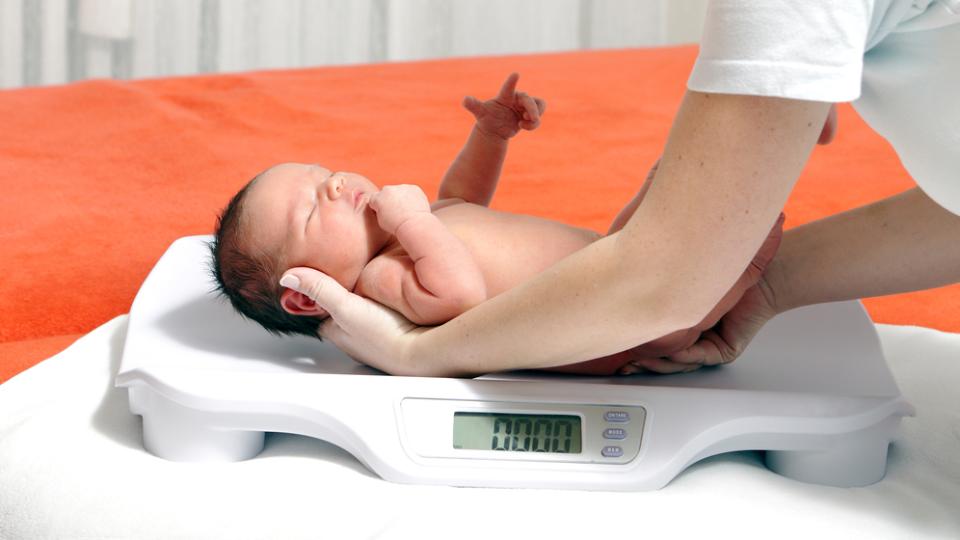
Лекарите от педиатричните клиники в УМБАЛ “Св. Марина” и преподаватели в МУ - Варна стартират национална стратегия за откриване и следене на деца, родени малки за гестационната си възраст (МГВ). Проектът се реализира със съдействието на Варненското дружество по детска ендокринология и Българската асоциация по неонатология. Програмата ще продължи 3 години и ще обхване 23 родилни домове в страната още през първата година.
Разговаряме с проф. д-р Виолета Йотова, шеф на Направление “Педиатрия” в УМБАЛ “Св. Марина” - Варна и ръководител на програмата.
- Проф. Йотова, по какви критерии се определя дали едно новородено е рисково и подлежащо на проследяване?
- Понятието „рисково новородено” не се покрива напълно със съдържанието на абревиатурата МГВ (малко за гестационната си възраст дете). Детето, родено МГВ, е по-малко на тегло и/или ръст спрямо нормалните граници за възрастта. Това се определя по зададени медицински критерии, като в момента се приемат за такива кривите на Фентън (https://mgv.growinform.org). Всеки може да ги отвори, да нанесе теглото и дължината (ръста) при раждането на своето дете на сайта на нашия проект, съобразявайки се с вътреутробната възраст (гестационна седмица) на детето. Всички деца, родени с размери, които попадат под линията на 10-ти персентил на тези криви, се определят като малки за гестационната си възраст.
Неонатолозите и по-късно педиатрите проследяват всички рискови новородени, сред които са недоносените, боледувалите тежко след раждането или с някакви неонатални усложнения деца. Родените МГВ, които не са имали някое от посочените или други тежки усложнения, обикновено след раждането не се проследяват. Именно тях искаме да обхванем с настоящия проект, тъй като имат късни усложнения както през детството, така и в по-късния живот, които могат да бъдат предотвратени.
- Какъв е приблизителният процент на децата, раждащи се МГВ?
- По определение, това са 10% от новородените, а от повечето популации се съобщават около 7.5%. Такива са и нашите данни от 2002 г., като очевидно не се касае за много рядко състояние. Трябва да подчертая, че само малка част от тях имат по-късни проблеми, свързани най-често с нисък ръст (10-11%) и метаболитни нарушения.
- Проблемът засяга ли и родените доносени деца?
- Родени малки за гестационната си възраст могат да бъдат както доносени, така и недоносени деца. Понятието „доносеност” касае срока на бременността – в рамките на 38 – 40-та гестационна седмица. МГВ състоянието се отнася до размерите при раждане, които не зависят от срока на бременността, а от посочените по-горе фактори. Дете с тегло 2 кг може да е недоносено според срока на бременността, но да е адекватно за него. Ако е родено в 38-ма гестационна седмица обаче, то е доносено, но малко за гестационната си възраст.
- Какви усложнения могат да се развият при МГВ деца?
- Веднага след раждането – ниска кръвна глюкоза (хипогликемии), склонност към кървене и др., но без ясна специфика за състоянието. Важно е да се отчете, че повечето МГВ новородени (около 90%) се хранят добре и наддават бурно след раждането. Те достигат до генетичния си растежен потенциал, въпреки малките размери при раждане. Това се случва обикновено около 3-6-месечна възраст, но някои деца наваксват едва към 2-годишна възраст, рядко по-късно.
Проф. Виолета Йотова
- От какъв екип специалисти трябва да бъдат проследявани децата и за какъв период от време?
- В началото това са неонатолозите, които би трябвало да наблюдават децата поне в първите месеци след раждането. След това се поемат от педиатрите, а според наличието на различни отклонения се насочват към специалисти по детска ендокринология, кардиология, клинична генетика и пр. По силата на нашето законодателство личните лекари трябва да познават състоянието и адекватно да насочват децата при проява на проблеми, с които не са обучени да се справят.
- Какви изследвания се назначават и за кои отклонения трябва да се следи при тези деца?
- На първо място се следи за адекватения растеж и развитие на децата – психо-емоционално и речево. Изследвания могат да се назначат на по-късен етап, едва при среща със специалиста, който има задължението да обясни на родителите какво и защо е необходимо да се направи. Сегашната възможност сам да си „назначиш” изследвания не отговаря на същността на медицинската наука. Изследвания се назначават, за да подкрепят или отхвърлят хипотезата на лекаря за заболяване.
Удивена съм колко много нормални физиологични вариации на биологични константи се интерпретират като нарушения в съвремието. Искам да подчертая, че причината е в самоназначаването (или некомпетентното назначаване) на ненужни изследвания, от което най-много страдат децата.
- Какви терапевтични средства включва лечението на проблемите, които могат да се развият при МГВ деца?
- Най-разнообразни – от адекватно хранене и профилактика на затлъстяването, през навременна диагноза на наличен синдром или заболяване, до лечение с растежен хормон и наблюдение на пубертета.
- Проследяването и лечението реимбурсират ли се от НЗОК?
- Проследяването е реимбурсирано чрез амбулаторни прегледи, изследвания и клинични пътеки, но не всички процедури и видове лечение са осигурени.
Генетичните изследвания, необходими за някои от децата, не са широко достъпни и не се реимбурсират. Лечението с растежен хормон е регистрирано в Европа от почти 20 години, но у нас все още не се покрива от Здравната каса. Част от децата, предимно със синдроми, се лекуват с растежен хормон с помощта на „Българската Коледа”.
Предстои пореден кръг от опити лечението с растежен хормон на МГВ децата, без наваксване в растежа след раждане (напоследък се наричат просто ниски МГВ деца) да се реимбурсира от НЗОК. Безсмислено е при такъв ограничен разход на средства да се отлага повече разрешаването му.
Подчертана раздразнителност и смущения в съня при новородено са опасни сигнали
- Към какви заболявания и синдроми са предразположени тези деца в по-късна възраст?
- Още през 80-те години на миналия век е доказана връзката между ниското тегло при раждане и по-късното предразположение към сърдечносъдови и метаболитни нарушения. Първоначално това се свързва с т.нар. икономичен фенотип – лоши вътреутробни условия за развитие, при които организмът се приспособява зле към изобилието в околната среда след раждане.
Понастоящем е ясно, че по-скоро става въпрос за генна предразположеност едновременно към МГВ раждане и ранна заболеваемост след това. За такива хора е много важно да не напълняват – не само като възрастни, но още в детска възраст. Натрупването на наднормена мастна маса води до още по-бързо и сигурно развитие на хипертония, диабет и атеросклероза. Тъй като децата наддават много лошо в кърмаческа и ранна детска възраст, изкушението на родителите, бабите и дядовците да ги прехранват е огромно. Това е една от основните причини да се опитваме да информираме и да опазим здравето на родените МГВ дете.
- Имате ли наблюдения дали този проблем е подценяван от здравен и обществен аспект?
- Благодаря ви за този въпрос! Неонатолозите работят активно от десетилетия у нас по проблема и родителите са доста запознати с ранните усложнения, макар че не разграничават недоносеност от малки размери като понятие. От 20 години се опитвам да привлека вниманието на здравната система и на обществеността към този проблем. Освен че съм защитила 2 дисертации и имам многобройни научни и медийни публикации, използвам всяка възможност на медицински форуми да популяризирам състоянието. Искрено се надявам с настоящия проект и с активна медийна подкрепа да не остане семейство и медик у нас, които да не се отнасят сериозно и адекватно към родените малки за гестационната си възраст деца. Макар и малки, имат големи възможности да преодолеят повечето от последиците – но само при добра информираност и навременна медицинска грижа!
Милена ВАСИЛЕВА