Най-характерното по тази тема ще обсъдим с медицинския специалист Цветелин Ангелов - магистър кинезитерапевт и част от екипа на Sofia Physio Center. Следва и втора магистратура по “Обществено здраве и здравен мениджмънт” във ФОЗ към МУ - София.
Професионалните интереси на г-н Ангелов са в областта на превенцията и лечението на различни заболявания и оплаквания от страна на опорно-двигателния апарат и периферната нервна система. Работи с пациенти в следоперативен и следтравматичен период на възстановяване, както и рехабилитация при спортисти. Има допълнителни квалификации и курсове.
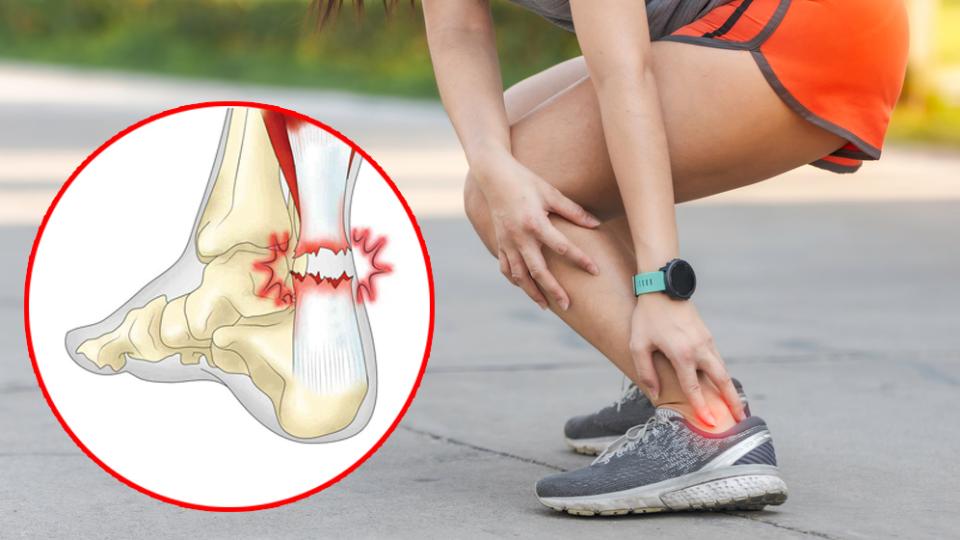
„Руптурата на ахилесовото сухожилие е една от най-честите сухожилни увреди и представлява нарушаване на неговата структура - обяснява специалистът. - Среща се по-често при мъже над 40-годишна възраст и е свързана с упражняване на различни видове спорт.
В немалък процент от случаите (25%) острите руптури погрешно се диагностицират като навяхване в областта на глезенната става. Това понякога оказва отрицателен ефект върху възстановяването на болните поради забавяне. В последните години подобен тип травми зачестяват, като причината е не само в увеличаване броя на спортуващите активно, но и в заседналия начин на живот.
Значение има и популяризирането на различни методи и програми за поддържане на физическа форма, които често се състоят от еднообразни натоварвания с висока интензивност. Освен това има амбициозни спортуващи, които често преминават физиологичните граници на собствената си издържливост, и то без да имат системна подготовка.“
Специалистът допълва, че най-често в основата на тази патология стои хроничното възпаление на ахилесовото сухожилие – паратендинит и впоследствие тендинит, с промяна в структурата и здравината на сухожилието. Руптурата всъщност е късна проява на заболяването, най-често в резултат на остро натоварване. „Както казах, среща се при активни спортисти в резултат на големи натоварвания на фона на подлежащо възпаление. По-честа е обаче при т.нар. неделни спортисти.
За тези хора са характерни интензивни натоварвания в почивните дни, без системна или предварителна подготовка. В резултат на прекомерното и еднообразно натоварване сухожилието реагира с възпаление, което лесно хронифицира. В тези условия скъсването е въпрос на време, ако не бъдат взети мерки“, предупреждава специалистът.
Рисковите фактори са:
• пренатоварване;
• нередовно спортуващи хора;
• антибиотици – флуорохинолони;
• локално лечение с инжекционни кортикостероиди;
• пол (преобладава мъжки пол) и възраст (над 40 г.).
Руптурите на ахилесовото сухожилие могат да бъдат частични и тотални, продължава Цветелин Ангелов. Травмата най-често настъпва около 30-40 минути след започването на дадена спортна активност и почти винаги се провокира от внезапна и експлозивна дорзифлексия (положение контрашпиц) на ходилото.
Цветелин Ангелов
Голяма част от пациентите са в състояние да продължат спортните си занимания поради компенсаторните сили на мускулите, въпреки че засегнатият крайник става значително по-слаб. Основният клиничен симптом е внезапна болка в областта на ахилесовото сухожилие, описвана като „кинжална“.
Често тя е съпътствана със звук на прещракване. Веднага след това пострадалият може да опипа празнина по хода на сухожилието, която с нарастване на отока става все по-трудно отграничима. Впоследствие силата в засегнатия крайник намалява, което предизвиква накуцване или невъзможност за самостоятелна походка.
Използват се няколко теста за диагностициране на руптурите на ахилесовото сухожилие, всеки от които дава информация за състоянието, обяснява специалистът. В т.ч. и т.нар. тест на Томпсън, според който при наличие на руптура ходилото остава неподвижно при притискане с длан на m.gastrocnemius.
Освен физикалното изследване се прилага и образна диагностика, която помага за прецизиране на естеството на травмата: рентгенография; ехографско изследване; ядрено-магнитен резонанс. Лечението може да е консервативно, но и оперативно.
Важно е да се спазва протоколът за рехабилитация:
• постоперативно – 4 седмици имобилизация, без натоварване;
• от 4-ата седмица – освобождаване на коляното, но отново без натоварване;
• след 6-ата седмица – частично натоварване, а след 10-ата седмица се разрешава пълно натоварване;
• след 2-ия месец се разрешава бързо ходене, а след 3-ия се позволяват спортни дейности като колоездене и бягане.
„Имайте предвид, че пълната неподвижност на подбедрицата води до по-масивни сраствания и провокира атрофия на тъканите. Затова е необходим и близък контрол на възстановяването на пациентите и следване на рехабилитационния протокол. Функционалната рехабилитация включва ранно натоварване и носене на ортеза“, обобщава специалистът.