В това интервю ще обсъдим една ходилна деформация, за която почти не се знае. Става дума за т.нар. брахиметатарзия. Разговаряме с ортопеда д-р Димитър Стаматов.
♦ Д-р Димитър Стаматов е ортопед травматолог, специалист по естетична и реконструктивна хирургия на ходилото. След завършване на медицина и придобиване на специалност по ортопедия и травматология, д-р Стаматов специализира ходилна хирургия и ортопедия в Англия. Преминал е редица курсове в чужбина по естетична и реконструктивна хирургия на ходилото и глезена.
♦ Засега единствено д-р Стаматов прилага най-съвременното оперативно лечение на деформации на ходилото и глезена (халукс валгус, пръсти чукчета, бунионет, метатарзалгия и др.).
Член е на Българското дружество по хирургия на ходилото и глезена; на Европейската асоциация по хирургия на ходилото и глезена; на Американската асоциация по хирургия на ходилото и глезена; на MIFAS Group и на GMC - лекарски съюз Англия.
- Д-р Стаматов, в какво се изразява заболяването брахиметатарзия? И по какви причини възниква?
- Брахиметатарзия означава по-къс пръст на ходилото. Може да се появи на всеки пръст, но най-често се среща на 4-ти пръст от ходилото. Освен че е по-къс, той е вдигнат нагоре. Заболяването е двустранно.
Хубаво е, че сте се спрели на тази тема, тъй като доста жени имат такъв проблем, а не се знае много за него. При мен често идват жени и казват: докторе, четвъртият ми пръст е по-къс и вдигнат нагоре, какво да правя.
Деформацията се дължи на това, че метатарзалната кост, която е под пръста, спира да расте по някаква причина. Това обикновено се случва в детска възраст – между 8 и 12 години. Причината е неизвестна, но има няколко фактора, отговорни за това състояние. Най-често се получава вследствие на травма, инфекция, тумор или излагане на някаква радиация.
Може да е част от генетичен синдром или аномалия, при заболяване, като ревматоиден артрит, анемия, както и вследствие на т.нар. епифизарни дисплазии – болести на растежните зони на дългите кости.
Останалите кости продължават нормалния си растеж, но 4-та метатарзална кост най-често остава по-къса и съответно, пръстът е по-къс. Оперирал съм такива пациенти. Освен това т.нар. полидактия и диндактилия може да съпътстват това заболяване.
Полидактия означава повече от 5 пръста, може да са 6 и повече. За синдактилия говорим, когато пръстите са слепнали, залепнали са един за друг.
- А какви са симптомите, от какво се оплакват най-често пациентите?
- Пациентите най-често се оплакват от болка при носене на определен тип обувки, защото пръстчето е щръкнало и пречи.
Освен това поради рязката разлика в дължината на засегната кост, в сравнение с останалите метатарзални кости, се получава дисбаланс в предното ходило.
Напречният свод пропада, появяват се болки и мазоли, но най-вече този проблем е естетичен и психологически. Много жени не могат да преодолеят тази наистина грозна за някои хора деформация.
Една красива жена винаги иска да изглежда перфектно, но и ходилото е част от нейното тяло. Освен чисто естетично, когато жената изпитва болки, тя не може да носи любимите си обувки, което е доста психологически натоварващо.
Пак казвам, може би на 60-70% това е естетически проблем, но и функционален. Защото в ходилото и естетичните, и функционалните проблеми са свързани.

Д-р Димитър Стаматов
- Да продължим с поставянето на диагнозата и провеждането на лечението...
- Диагнозата обикновено се поставя от самия пациент. Защото той започва да се интересува и да чете в интернет какъв е проблемът. И открива тази думичка брахиметатарзия, или израза по-къса четвърта метатарзална кост.
Искам да ви уверя, че от тази деформация не се умира, хората могат да си живеят цял живот с нея. Но, ако има болка и дискомфорт, ако чисто естетически ви дразни и видът на ходилото, това може да се коригира.
- Как става коригирането?
- Става по два начина. Единият вариант е едноетапно удължаване на метатарзалната кост.
Поставя се костен присадък, за да се възстанови нормалната дължина на самата метатарзална кост, а оттам и на самия пръст.
Този костен присадък може да е от собствена кост, може и да е от изкуствена. Той се фиксира към костта било то с винт, с игла, с плака, няма никакво значение. По този начин се постига удължаване на пръста, вариращо от 1 до 2 см.
Имайте предвид, че при такъв тип интервенция моменталното натоварване не е проблем. Пациентът може да ходи със следоперативна обувка обикновено около 45 дни в този случай.
По принцип, костта зараства за около 90 дни, така че грубо казано, това е периодът, в който ще се възстановите напълно. Идеята е тук костта да зарасне, за да нямате болка при стъпване и да може напълно да натоварвате стъпалото си.
Едноетапното удължаване може да се направи и в детска възраст, но и след това. След интервенцията ходилото придобива красив естетичен вид. Съответно, костта се удължава и чисто естетичният, а понякога и функционален проблем, е напълно решен. Когато кожата се зашие естетично, белезите са минимални.
- В какво се изразява другият вариант за коригиране на тази деформация?
- Другият вариант е поставяне на външен фиксатор, като резултатът е същият, но самото лечение и удължаване реално продължава около месец.
Правят се няколко малки дупчици, от порядъка на 2-3 мм, за да се постави външният фиксатор. Различното е, че тук пациентът е доста по-ангажиран с лечението от гледна точка на това, че всеки ден фиксаторът трябва да се навива със специален ключ.
Това се прави от пациента, като носенето на фиксатора, съответно удължаването, трае понякога 45, друг път 90 дни, в зависимост от това как се възстановява и как расте костта. И до каква степен трябва или бихме искали да удължим самата кост. Носенето на фиксатора създава доста по-голям дискомфорт.
Пак се носи следоперативна обувка, която се сваля към втория месец (около 60-75 дни), след което се преминава към носене на нормални обувки. Тук напълно се придържаме към принципа на удължаване на собствената кост.
Но при външния фиксатор рискът от инфекции винаги е по-голям, защото тези игли стоят няколко месеца в ходилото. При правилна поддръжка обаче и адекватно следене от лекуващия лекар, и най-вече правилно поведение на пациента, резултатите винаги ще са отлични и при този вариант.
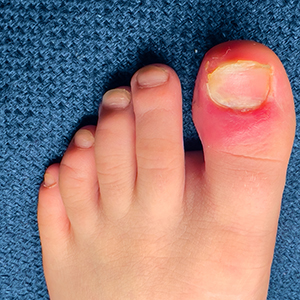
За врасналия нокът
„Нарича се още онихокриптоза. Най-честата причина за това състояние е плоскостъпието. Онихомикозата, т.е., гъбичното заболяване също може да доведе до врастнал нокът, както и валгусната деформация на ходилото, което всъщност е част от плоскостъпието. Друга причина е вродена предиспозиция – тънки или много плоски нокти, някаква травма на палеца също. Но една от най-честите причини е неправилно изрязване на нокътя. При децата най-често се получава при по-дълъг пръст или някаква аномалия на палеца. И още: носенето на тесни обувки, неправилният размер, наднорменото тегло, някаква предхождаща оперативна намеса, диабет или някакви инфекции, атрофии и други състояния, които са свързани с някакъв вид инфекция и възпаление в тялото.
Изпитани рецепти при враснал нокът
Симптомите са зачервяване, болка, дискомфорт, най-често във вътрешната или външната част на нокътя, а може и на двете страни. Реално има стадий на възпаление, което се превръща в хронично или стадий на гранулация.
Следва стадий на хронифициране на процеса, образуване на грануломи, може да се стигне дори до остеомиелит, т.е., развитие на инфекция в костта на палеца на дисталната фаланга.
Ако имате такъв проблем, първо посетите специалист по медицински педикюр. Има много компетентни колеги, които се занимават с медицински педикюр и биха ви помогнали. А при мен лечението е единствено и само оперативно.
Като, запомнете от мен, при враснал нокът нокти не се вадят. Така че към когото и да се обърнете, не позволявайте да ви вадят ноктите.
Прилага се т.нар. парциална резекция, т.е., премахва се, отстранява се единствено само костта, която се враства. Така се отстранява проблемът и се спира растежът на тази кост в съответната област, за да нямате повече проблеми“, обясни медикът.
Яна БОЯДЖИЕВА